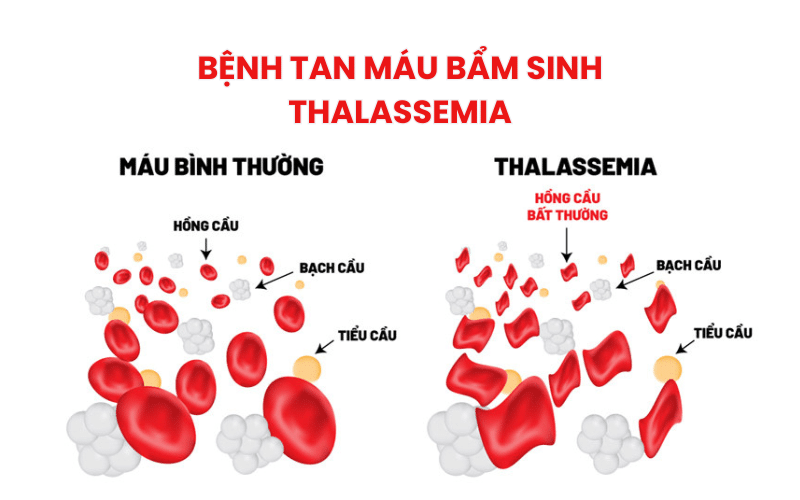
Bệnh thalassemia, còn gọi là bệnh tan máu bẩm sinh, là một loại rối loạn huyết sắc tố di truyền dẫn đến việc sản xuất hemoglobin không bình thường. Nguyên nhân gây ra bệnh thalassemia chủ yếu là do đột biến gen, ảnh hưởng đến sự sản xuất chuỗi alpha và beta trong huyết sắc tố. Huyết sắc tố hemoglobin có vai trò quan trọng trong việc vận chuyển oxy từ phổi đến các mô cơ thể và đưa CO2 từ các mô đó trở lại phổi. Khi bị mắc thalassemia, khả năng thực hiện chức năng này của cơ thể bị gián đoạn nghiêm trọng. Chúng ta sẽ cùng tìm hiểu kỹ hơn về nguyên nhân, triệu chứng, cách phòng ngừa, cũng như phương pháp điều trị căn bệnh này để có cái nhìn toàn diện và sâu sắc.
Nguyên nhân gây bệnh thalassemia
Thalassemia là một bệnh di truyền do đột biến ở các gen thuộc chuỗi globin của hemoglobin, bao gồm chuỗi alpha và chuỗi beta. Điều này dẫn đến sự sản xuất không đủ hoặc bị biến đổi của các loại hemoglobin cần thiết. Bệnh có thể được di truyền nếu cả cha và mẹ đều mang gen đột biến. Ở Việt Nam, tỷ lệ người mang gen này ước tính lên tới 7-10% dân số, điều này cho thấy mức độ phổ biến và nghiêm trọng của bệnh trong cộng đồng.
Di truyền và cơ chế bệnh
Thalassemia có tính chất di truyền lặn trên nhiễm sắc thể thường, nghĩa là để một người phát triển bệnh, cả cha và mẹ đều phải truyền lại gen đột biến cho con cái. Các gen này điều khiển việc sản xuất chuỗi alpha và beta của hemoglobin. Khi có bất kỳ đột biến nào trong các gen này, việc tổng hợp các chuỗi này bị ảnh hưởng, dẫn đến sản xuất không đầy đủ của hemoglobin bình thường.
Cơ chế cụ thể của bệnh liên quan đến sự mất cân bằng trong quá trình tổng hợp chuỗi globin, khiến cho các hồng cầu bị tổn thương và vỡ sớm hơn so với bình thường. Từ đó, bệnh nhân mắc thalassemia liên tục trong trạng thái thiếu máu. Hãy tưởng tượng cơ thể như một đoàn tàu, mỗi tế bào máu là một toa tàu. Khi một phần mặt hàng quan trọng (hemoglobin) bị thiếu hụt hoặc hư hỏng, toàn bộ đoàn tàu không thể vận chuyển hành khách (oxy) hiệu quả.
Bệnh thalassemia gồm nhiều mức độ khác nhau từ nhẹ, trung bình đến nặng, tùy thuộc vào loại và sự tổn thương của gen alpha hoặc beta. Alpha thalassemia nặng, còn gọi là hydrop fetalis, thường dẫn đến sự chết thai. Ngược lại, beta thalassemia nặng, hay bệnh Cooley’s, đòi hỏi điều trị ngay từ năm đầu đời để duy trì nồng độ hemoglobin ổn định trong máu.
Để minh họa, một nghiên cứu tại Việt Nam đã phát hiện rằng tỷ lệ các biến thể gen ở dân số mang gen alpha-thalassemia là khoảng 10.73%, trong khi tỷ lệ mang gen beta-thalassemia là 2.24%. Sự khác biệt này thể hiện rõ ràng tầm quan trọng của việc nhận biết và quản lý các biến thể gen khác nhau trong cộng đồng cùng với những nỗ lực đặc biệt để ngăn ngừa và kiểm soát căn bệnh này.
Các yếu tố nguy cơ ảnh hưởng
Bên cạnh yếu tố di truyền, các yếu tố nguy cơ khác có thể làm tình trạng thalassemia trở nên trầm trọng hơn. Yếu tố môi trường như chế độ ăn uống thiếu chất, điếu kiện sống không vệ sinh, chăm sóc sức khỏe kém cũng có thể ảnh hưởng đến việc bộc lộ triệu chứng của bệnh. Những yếu tố này giống như một mảnh ghép bổ sung vào bức tranh phức tạp của bệnh thalassemia, làm cho tình trạng bệnh trở nên nghiêm trọng hơn.
Một số yếu tố nguy cơ cụ thể bao gồm:
- Chế độ ăn uống không cân đối: Thiếu hụt các vitamin và khoáng chất cần thiết góp phần làm trầm trọng thêm tình trạng thiếu máu ở bệnh nhân thalassemia. Đặc biệt, các chất như folate và vitamin B12 rất quan trọng trong quá trình sản xuất hồng cầu.
- Điều kiện sống kém vệ sinh: Tăng nguy cơ nhiễm trùng, điều này đặc biệt quan trọng đối với bệnh nhân thalassemia vì họ đã có hệ thống miễn dịch yếu.
- Mức độ tiếp cận dịch vụ y tế: Khả năng tiếp cận và chất lượng dịch vụ y tế ảnh hưởng lớn đến khả năng chẩn đoán sớm và điều trị hiệu quả của căn bệnh này. Ở những khu vực cách xa các trung tâm y tế lớn, việc chẩn đoán và điều trị bệnh thalassemia có thể gặp nhiều khó khăn.
Ngoài ra, các nghiên cứu về tỷ lệ mang gen thalassemia trong các dân tộc khác nhau tại Việt Nam cũng cho thấy sự khác biệt rõ ràng. Ví dụ, tỷ lệ người mang beta-thalassemia ở người Kinh là khoảng 1.49%, trong khi ở nhóm dân tộc Raglai có thể lên tới 88.6%. Điều này cho thấy sự ảnh hưởng mạnh mẽ của yếu tố di truyền theo từng cộng đồng, dẫn đến sự phân bố không đồng đều của căn bệnh.
Tình trạng mang gen tại Việt Nam
Tại Việt Nam, tình trạng mang gen thalassemia đặc biệt nổi bật trong các vùng có tần suất mắc bệnh cao, như khu vực miền núi phía Bắc và miền Trung. Các nghiên cứu cho thấy rằng thalassemia không chỉ ảnh hưởng đến bản thân người bệnh, mà còn là một vấn đề sức khỏe cộng đồng nghiêm trọng.
Một nghiên cứu trên phạm vi quốc gia đã xác định rằng tỷ lệ mang gen thalassemia ở Việt Nam có sự khác biệt lớn giữa các vùng và các dân tộc. Chẳng hạn, ở người Kinh, tỷ lệ mang gen alpha-thalassemia là 10.73%, trong khi đó ở nhóm Raglai, tỷ lệ này có thể lên tới 88.6%. Điều này cho thấy rằng trong một số cộng đồng dân tộc, thalassemia có thể là một yếu tố rủi ro rất cao.
Việc tăng cường nhận thức cộng đồng về tầm quan trọng của xét nghiệm gen di truyền và thực hiện các chương trình kiểm tra sức khỏe được coi là rất cần thiết. Chính phủ Việt Nam đã triển khai nhiều chương trình nhằm nâng cao nhận thức và giảm thiểu sự lây lan của bệnh trong cộng đồng. Các chương trình này bao gồm việc cung cấp xét nghiệm gen miễn phí cho các cặp đôi chuẩn bị kết hôn, cũng như tổ chức các buổi hội thảo và hoạt động truyền thông để tăng cường nhận thức về bệnh thalassemia.
Triệu chứng của bệnh thalassemia
Triệu chứng của thalassemia khá đa dạng và phụ thuộc vào mức độ và loại bệnh. Bệnh có thể biểu hiện từ nhẹ đến nặng với các triệu chứng đặc trưng của thiếu máu và sự mệt mỏi, yếu sức. Các triệu chứng cụ thể có thể bao gồm da nhợt nhạt, ng da, sưng gan/lách, biến dạng xương và các biến chứng về tim mạch.
Dấu hiệu nhận biết ở trẻ em
Trẻ em mắc bệnh thalassemia thường có những biểu hiện rõ rệt, dễ nhận biết từ những năm đầu đời. Hiểu rõ những dấu hiệu này giúp phát hiện sớm và có biện pháp can thiệp kịp thời, tăng cơ hội sống khỏe mạnh cho trẻ.
Một trong những dấu hiệu rõ ràng nhất là tình trạng thiếu máu. Trẻ em mắc thalassemia thường có làn da nhợt nhạt, tái xanh, dễ mệt mỏi và yếu sức. Những dấu hiệu này giống như đèn cảnh báo, cho thấy rằng cơ thể trẻ đang thiếu hồng cầu cần thiết để vận chuyển oxy đi khắp cơ thể. Nếu phát hiện con em mình có những dấu hiệu trên, cha mẹ nên đưa trẻ đi khám ngay để được chẩn đoán chính xác.
Một triệu chứng khác là vàng da và vàng mắt. Điều này xảy ra do sự phân hủy nhanh chóng của hồng cầu, dẫn đến sự tích tụ của bilirubin trong máu. Vàng da và vàng mắt không chỉ làm cho trẻ trông có vẻ bệnh tật mà còn cho thấy rằng quá trình phân hủy hồng cầu đang diễn ra một cách bất thường trong cơ thể.
Trẻ mắc thalassemia cũng thường chậm phát triển hơn so với các bạn cùng độ tuổi. Sự phát triển về thể chất và tinh thần của trẻ bị ảnh hưởng nghiêm trọng do thiếu máu kéo dài. Một số trẻ còn gặp phải tình trạng sưng gan và sưng lách, do cơ thể phải tăng cường sản xuất hồng cầu để bù đắp cho sự thiếu hụt. Điều này giống như việc cố gắng chạy nhanh hơn khi bạn đã mệt mỏi, rất nhanh chóng sẽ gây ra căng thẳng và tổn thương cho cơ thể.
Cuối cùng, biến dạng xương là một biểu hiện thường gặp ở trẻ mắc thalassemia nặng. Do sự tăng sinh tủy xương, trẻ có thể xuất hiện các biến dạng như trán gồ, mũi tẹt, má cao. Những biến dạng này không chỉ ảnh hưởng tới diện mạo mà còn gây ra nhiều vấn đề về tâm lý cho trẻ, nhất là khi chúng lớn lên và bị bạn bè trêu chọc.
Các biểu hiện lâm sàng thường gặp
Triệu chứng của bệnh thalassemia có thể rất khác nhau, từ nhẹ đến nặng, liên quan chặt chẽ tới mức độ lặn hay trội của gen đột biến cũng như số lượng và loại gen bị ảnh hưởng.
- Thalassemia mức độ nhẹ: Người mang gen bệnh thường không có triệu chứng rõ ràng và chỉ được phát hiện khi thực hiện các xét nghiệm máu. Tuy nhiên, trong các tình huống cơ thể cần sản xuất hồng cầu cao như trong thời kỳ mang thai, hoặc bị bệnh lý khác, họ có thể cảm thấy mệt mỏi hơn, da xanh và biểu hiện thiếu máu nhẹ.
- Thalassemia mức độ trung bình: Trẻ em mắc thalassemia mức độ trung bình thường có triệu chứng thiếu máu từ 4-6 tuổi với các dấu hiệu như da xanh xao, mệt mỏi, chậm lớn và có thể cảm thấy đau do lách hoặc gan to. Nếu không được điều trị kịp thời, bệnh nhân có thể phát triển các biến chứng nguy hiểm như sỏi mật và các vấn đề tiêu hóa khác.
- Thalassemia mức độ nặng: Đối với thalassemia nặng, biểu hiện thiếu máu có thể xuất hiện ngay từ khi sinh, thường rõ ràng nhất khi trẻ được 4-6 tháng tuổi. Trẻ sẽ biểu hiện sự mệt mỏi nghiêm trọng, da và củng mạc mắt vàng, chậm phát triển về thể chất. Ở giai đoạn sau, trẻ lớn có thể gặp các biến dạng xương do sự tăng sinh tủy xương nhằm bù đắp cho sự thiếu hụt hồng cầu, điều này dẫn đến hộp sọ lớn, biến dạng mặt, da sạm màu, dậy thì muộn và chậm phát triển về thể lực.
Việc nhận biết và theo dõi các triệu chứng này là vô cùng quan trọng. Bởi vì thalassemia là một tình trạng mãn tính có thể gây ra những biến chứng nghiêm trọng nếu không được chẩn đoán và điều trị kịp thời.
Biến chứng nguy hiểm nếu không điều trị
Nếu không được điều trị, bệnh thalassemia có thể dẫn đến nhiều biến chứng nghiêm trọng, ảnh hưởng lâu dài đến sức khỏe của bệnh nhân. Một trong những biến chứng nguy hiểm nhất là suy tim, nguyên nhân do thiếu máu kéo dài khiến tim phải làm việc quá sức để vận chuyển oxy đến các cơ quan. Điều này giống như việc bơm nước không ngừng từ một cái giếng khô, cuối cùng bơm sẽ bị hư hỏng.
Một biến chứng khác là đái tháo đường, thường xuất hiện do tổn thương tuyến tụy từ tình trạng ứ sắt. Sắt dư thừa cũng có thể gây ra xơ gan, tăng sinh hồng cầu khiến xương dễ bị biến dạng.
Các triệu chứng về tiêu hóa như sỏi mật và các vấn đề tiêu hóa khác cũng là một phần không thể tránh khỏi do sự tích lũy của sắt và sự phá hủy hồng cầu ngày càng tăng trong cơ thể. Điều này tạo ra một vòng luẩn quẩn, khi cơ thể phải liên tục sản xuất hồng cầu mới để bù đắp hồng cầu bị mất, điều này càng làm cho tình trạng trở nên nghiêm trọng hơn.
Việc phát hiện sớm và theo dõi kịp thời có thể giúp người bệnh thalassemia phát triển bình thường và ngăn ngừa các biến chứng nghiêm trọng. Hơn nữa, hiện có các biện pháp can thiệp y tế như truyền máu, thải sắt và ghép tủy, giúp cải thiện chất lượng cuộc sống cho bệnh nhân.
Phương pháp chẩn đoán thalassemia
Phương pháp chẩn đoán thalassemia, hay tan máu bẩm sinh, bao gồm nhiều xét nghiệm và cận lâm sàng khác nhau để xác định tình trạng bệnh. Những phương pháp này giúp phát hiện sớm và đưa ra phương án điều trị kịp thời, tránh các biến chứng nguy hiểm có thể xảy ra.
Xét nghiệm máu và cận lâm sàng
Xét nghiệm máu là phương pháp phổ biến và cơ bản nhất để chẩn đoán thalassemia. Dưới đây là một số xét nghiệm quan trọng thường được thực hiện:
- Tổng phân tích tế bào máu (Complete Blood Count – CBC): Giúp phát hiện tình trạng thiếu máu, xác định kích thước và hình dạng của hồng cầu. Những yếu tố này giống như bức tranh tổng thể về máu của bệnh nhân, cung cấp thông tin cần thiết để bác sĩ đánh giá mức độ nghiêm trọng của bệnh.
- Điện di huyết sắc tố: Phương pháp này phân tích các loại hemoglobin trong máu, giúp xác định sự hiện diện của Hemoglobin F (HbF), Hemoglobin A2 (HbA2) và các kiểu huyết sắc tố khác. Các thành phần này sẽ bị thay đổi trong thalassemia, tạo điều kiện cho bác sĩ xác định loại và mức độ của bệnh.
- Xét nghiệm xác định gen: Xét nghiệm DNA giúp xác định chính xác các đột biến gen liên quan đến thalassemia. Điều này rất quan trọng để chẩn đoán chính xác loại và thể bệnh, cung cấp thông tin cần thiết cho việc lựa chọn phương pháp điều trị.
Một số xét nghiệm cận lâm sàng khác cũng đóng vai trò quan trọng:
- Xét nghiệm bilirubin và ferritin: Giúp đánh giá tình trạng ứ sắt và mức độ tán huyết trong cơ thể. Bilirubin gián tiếp thường tăng trong trường hợp tan máu, cho thấy hồng cầu bị phá hủy nhanh chóng.
- X-Quang sọ: Cung cấp thông tin về hình dáng và cấu trúc xương, đặc biệt quan trọng để phát hiện các biến dạng xương do bệnh thalassemia.
- Điện di hemoglobin: Giúp phát hiện các loại hemoglobin bất thường như HbH hoặc HbE.
Các phương pháp này không chỉ giúp xác định sự hiện diện của bệnh mà còn cung cấp thông tin chi tiết cho việc phân loại và lựa chọn phương pháp điều trị phù hợp.
Điện di huyết sắc tố
Điện di huyết sắc tố và xét nghiệm gen là hai phương pháp quan trọng trong chẩn đoán thalassemia, một loại bệnh tan máu bẩm sinh do rối loạn sản xuất hemoglobin.
- Điện di huyết sắc tố: Phương pháp này thường được sử dụng để phân tích các thành phần hemoglobin trong máu. Bằng cách tách các loại hemoglobin dựa trên sự khác biệt về điện tích và kích thước, bác sĩ có thể xác định tỷ lệ giữa hemoglobin A, hemoglobin A2 và hemoglobin F. Trong bệnh thalassemia, tỷ lệ các loại hemoglobin này sẽ bị thay đổi, giúp chẩn đoán bệnh rõ ràng hơn. Xét nghiệm điện di thường kết hợp với các xét nghiệm khác như đếm tế bào máu toàn bộ (CBC) để đảm bảo tính chính xác cao nhất.
- Xét nghiệm gen: Đây là phương pháp chẩn đoán chính xác nhất cho thalassemia. Thông qua việc phân tích DNA, bác sĩ có thể xác định các đột biến trong các gen α-globin và β-globin, ngăn bệnh từ trong trứng nước. Các phương pháp như chẩn đoán tiền sản (chorionic villus sampling và amniocentesis) cho phép phát hiện liệu thai nhi có mắc bệnh hay không, từ đó giúp quyết định các biện pháp y tế phù hợp. Điều này giống như việc bạn được thông báo trước về cơn bão sắp đến, giúp bạn có đủ thời gian chuẩn bị và ứng phó.
Một ví dụ minh họa cho thấy tầm quan trọng của việc sử dụng điện di huyết sắc tố là đối với một bệnh nhân có tiền sử gia đình mắc thalassemia. Nhờ việc sử dụng phương pháp này, bệnh nhân đã được chẩn đoán chính xác loại thalassemia và mức độ nghiêm trọng của bệnh, từ đó nhận được phương pháp điều trị phù hợp và kịp thời.
Xét nghiệm gen phát hiện sớm
Xét nghiệm gen là một trong những phương pháp hiện đại và hiệu quả nhất để chẩn đoán thalassemia từ giai đoạn rất sớm. Thông qua việc phân tích DNA, các đột biến liên quan đến bệnh thalassemia có thể được phát hiện một cách cụ thể và chính xác.
Các phương pháp như chẩn đoán tiền sản (chorionic villus sampling và amniocentesis) cho phép bác sĩ phát hiện liệu thai nhi có mang gene thalassemia hay không. Từ đó, các biện pháp y tế phù hợp có thể được thực hiện ngay từ giai đoạn thai kỳ, giúp giảm thiểu nguy cơ sinh con mắc bệnh. Đây là một trong những bước tiến cơ bản trong việc kiểm sosoát và giảm thiểu thalassemia trong cộng đồng.
Quy trình xét nghiệm gen phát hiện sớm
Xét nghiệm gen là quá trình phân tích DNA để xác định hiện diện của các đột biến gen dẫn đến bệnh thalassemia. Các bước chính trong quy trình xét nghiệm gen gồm:
- Thu mẫu DNA: Mẫu DNA có thể được thu từ máu, mô hoặc dịch ối từ thai phụ nếu thực hiện chẩn đoán tiền sản. Quá trình thu mẫu này rất nhanh chóng và ít xâm lấn.
- Phân tích DNA: Mẫu DNA sau khi thu được sẽ được đưa vào các thiết bị phân tích DNA hiện đại. Các chuyên gia sẽ tìm kiếm các đột biến hoặc thay đổi bất thường trong các đoạn gen α-globin hoặc β-globin, căn nguyên của bệnh thalassemia.
- Giải thích kết quả: Sau khi phân tích, các bác sĩ sẽ cung cấp kết quả và tư vấn cho bệnh nhân hoặc cha mẹ về nguy cơ và tác động của các đột biến gen. Dựa trên kết quả xét nghiệm, các cặp đôi có thể đưa ra quyết định hợp lý và khoa học hơn trong việc lập kế hoạch gia đình.
Xét nghiệm gen không chỉ giúp xác định nguy cơ mắc bệnh thalassemia mà còn là cơ sở cho việc triển khai các phương pháp điều trị kịp thời và hiệu quả. Thông qua việc phát hiện sớm, các biện pháp can thiệp y tế có thể giảm thiểu những biến chứng nặng nề của bệnh, định hướng cho bệnh nhân và gia đình một con đường quản lý bệnh tật hiệu quả hơn.
Các phương pháp điều trị bệnh thalassemia
Với phát triển của y học hiện đại, nhiều phương pháp điều trị thalassemia đã được nghiên cứu và áp dụng, nhằm cải thiện chất lượng cuộc sống và kéo dài tuổi thọ cho bệnh nhân. Dưới đây là một số thông trong các phương pháp điều trị chính:
- Truyền máu và điều trị ứ sắt
- Can thiệp phẫu thuật (cắt lách)
- Ghép tế bào gốc
Truyền máu và điều trị ứ sắt
Truyền máu là phương pháp quan trọng nhất trong điều trị thalassemia. Đặc biệt đối với dạng thalassemia nặng, truyền máu giúp cung cấp hồng cầu khỏe mạnh, cải thiện tình trạng thiếu máu và tăng cường khả năng vận chuyển oxy trong cơ thể. Tuy nhiên, cần lưu ý rằng việc truyền máu thường xuyên có thể dẫn đến một vấn đề nghiêm trọng: ứ sắt.
Điều trị ứ sắt là cần thiết để loại bỏ lượng sắt dư thừa trong cơ thể. Nếu sắt tụ quá nhiều, nó có thể gây tổn thương cho các cơ quan quan trọng như gan, tim và tuyến tụy. Các loại thuốc chelator được sử dụng để loại bỏ sắt dư thừa, bao gồm:
- Deferoxamine: Thường sử dụng qua đường tiêm, giúp loại bỏ sắt thông qua thận. Tuy nhiên, thuốc này yêu cầu kiên trì và kèm theo một số tác dụng phụ.
- Deferasirox: Được dùng qua đường uống, ít tác dụng phụ hơn và đã được chứng minh an toàn trên cả trẻ em và người lớn.
- Deferiprone: Cũng là thuốc uống, thường dùng trong trường hợp người bệnh có lượng sắt cao hoặc không đáp ứng tốt với các thuốc chelator khác.
Việc theo dõi và điều chỉnh liều lượng thuốc chelator dựa trên các xét nghiệm định kỳ là rất quan trọng để đảm bảo an toàn và hiệu quả.
Can thiệp phẫu thuật (cắt lách)
Cắt lách là một phương pháp điều trị có thể được áp dụng trong các trường hợp truyền máu không đem lại hiệu quả mong đợi hoặc khi lách to gây ra đau đớn và ảnh hưởng xấu đến chất lượng cuộc sống của bệnh nhân.
Lách là cơ quan chính sản xuất hồng cầu non và loại bỏ các tế bào bị hư hỏng khỏi máu. Tuy nhiên, ở bệnh nhân thalassemia, lách làm việc quá mức, khiến nó to ra và không hoạt động hiệu quả. Việc cắt lách giúp giảm tải trọng cho cơ thể. Tuy nhiên, phương pháp này đòi hỏi phải cân nhắc kỹ lưỡng, vì lách cũng có vai trò quan trọng trong hệ miễn dịch, việc loại bỏ nó có thể tăng nguy cơ nhiễm trùng.
Phẫu thuật cắt lách không phải là liệu pháp điều trị dứt điểm thalassemia mà chủ yếu là biện pháp hỗ trợ để cải thiện triệu chứng và nâng cao chất lượng sống cho bệnh nhân. Các bệnh nhân sau khi cắt lách cũng cần được theo dõi y tế cẩn thận và áp dụng các biện pháp phòng ngừa nhiễm trùng kịp thời.
Ghép tế bào gốc
Ghép tế bào gốc là phương pháp tiên tiến nhất hiện nay có khả năng chữa khỏi bệnh thalassemia. Tế bào gốc được lấy từ tủy xương hoặc máu cuống rốn của người hiến tặng. Các tế bào này sẽ thay thế các tế bào máu bị bệnh của bệnh nhân, tạo ra một khối tế bào máu mới khỏe mạnh.
Ghép tế bào gốc đòi hỏi một quy trình phẫu thuật phức tạp và thời gian phục hồi dài. Việc tìm người hiến tặng phù hợp cũng không dễ dàng, bởi các yếu tố tương thích về mặt HLA (Human Leukocyte Antigen) rất khắt khe. Thêm vào đó, ghép tế bào gốc cũng có những rủi ro như phản ứng tấn công của tế bào gốc vào cơ thể người nhận (gọi là bệnh lý ghép chống vật chủ), bệnh nhân cần được theo dõi chặt chẽ trước, trong và sau quy trình ghép.
Hiện nay, các nghiên cứu y học đang tiếp tục tìm kiếm và thử nghiệm các phương pháp mới để cải thiện kết quả điều trị, giảm thiểu tác dụng phụ và tăng tỷ lệ thành công của ghép tế bào gốc.
Chăm sóc và quản lý bệnh nhân thalassemia
Chăm sóc và quản lý bệnh nhân thalassemia không chỉ đòi hỏi các phương pháp điều trị y tế mà còn bao gồm nhiều yếu tố khác như chế độ dinh dưỡng hợp lý, theo dõi sức khỏe định kỳ và tư vấn tâm lý.
Chế độ dinh dưỡng hợp lý
Một chế độ dinh dưỡng hợp lý đóng vai trò rất quan trọng trong quản lý bệnh thalassemia. Các bệnh nhân cần một chế độ ăn giàu dinh dưỡng nhưng hạn chế các thực phẩm chứa nhiều sắt để tránh tình trạng thừa sắt trong cơ thể. Dưới đây là một số nguyên tắc quan trọng:
- Hạn chế thực phẩm giàu sắt: Gồm các loại thực phẩm như thịt đỏ, gan, mộc nhĩ, rau cải xoong.
- Tăng cường các thực phẩm giàu Vitamin C: Mặc dù Vitamin C giúp hấp thụ sắt, nhưng nó cũng có ích trong việc tăng cường sức đề kháng và hỗ trợ quá trình chữa lành tế bào.
- Bổ sung thực phẩm giàu Folate và Vitamin B12: Như rau xanh, trái cây, các loại đậu để hỗ trợ quá trình sản xuất hồng cầu.
- Uống nước chè xanh sau bữa ăn: Giúp giảm thiểu hấp thu sắt từ thức ăn.
Theo dõi sức khỏe định kỳ
Theo dõi sức khỏe định kỳ là một phần không thể thiếu trong quản lý bệnh thalassemia. Các bệnh nhân cần thực hiện các xét nghiệm máu định kỳ để kiểm tra nồng độ hemoglobin và tình trạng sắt trong cơ thể. Các chỉ số này giúp bác sĩ điều chỉnh phương pháp điều trị kịp thời và hiệu quả.
Ngoài ra, bệnh nhân nên thực hiện các kiểm tra chức năng gan, tim và các cơ quan khác để phát hiện và ngăn ngừa sớm các biến chứng tiềm ẩn. Việc này tương tự như việc kiểm tra định kỳ một chiếc xe ô tô, giúp phát hiện sớm các vấn đề nhỏ trước khi chúng trở thành những vấn đề lớn và nghiêm trọng.
Tư vấn tâm lý cho bệnh nhân
Bệnh nhân thalassemia thường đối diện với nhiều thách thức tâm lý do tình trạng bệnh mãn tính và những ảnh hưởng tiêu cực từ xã hội. Việc tư vấn tâm lý không chỉ giúp bệnh nhân hiểu rõ hơn về bệnh tình mà còn cung cấp hỗ trợ tinh thần để họ vượt qua những khó khăn hàng ngày.
Các chuyên gia tâm lý có thể cung cấp các chiến lược đối phó với stress, giúp bệnh nhân xây dựng một tinh thần lạc quan và tích cực. Các nhóm hỗ trợ cộng đồng cũng đóng vai trò quan trọng trong việc cung cấp một môi trường thoải mái, nơi bệnh nhân có thể chia sẻ kinh nghiệm và nhận được hỗ trợ từ những người có hoàn cảnh tương tự.
Phòng ngừa bệnh thalassemia
Phòng ngừa bệnh thalassemia bao gồm nhiều biện pháp nhằm giảm thiểu nguy cơ sinh con mắc bệnh và nâng cao nhận thức cộng đồng. Các biện pháp này bao gồm tư vấn tiền hôn nhân, sàng lọc trước sinh và giáo dục cộng đồng về thalassemia.
Tư vấn tiền hôn nhân cho các cặp đôi có nguy cơ
Tư vấn tiền hôn nhân là một trong những bước quan trọng trong việc phòng ngừa thalassemia. Các cặp đôi có nguy cơ cao (thường có tiền sử gia đình mắc bệnh) nên được kiểm tra và tư vấn trước khi kết hôn. Các xét nghiệm gen và các buổi tư vấn di truyền sẽ giúp cặp đôi hiểu rõ nguy cơ di truyền bệnh cho con cái và lựa chọn các biện pháp phòng ngừa phù hợp.
Sàng lọc trước sinh cho thai nhi
Sàng lọc trước sinh là một bước quan trọng để phát hiện các trường hợp thai nhi có nguy cơ mắc thalassemia ngay từ giai đoạn đầu. Các phương pháp chính bao gồm xét nghiệm máu, chọc dò ối và lấy mẫu nhung mao màng đệm. Việc phát hiện sớm giúp các bậc cha mẹ có thể đưa ra các biện pháp can thiệp y tế kịp thời.
Giáo dục cộng đồng về bệnh thalassemia
Giáo dục cộng đồng là một phần không thể thiếu trong các chiến dịch phòng ngừa thalassemia. Các hoạt động này nhằm nâng cao nhận thức của công chúng về nguyên nhân, triệu chứng và biện pháp phòng ngừa căn bệnh. Chính phủ và các tổ chức y tế thường tổ chức các buổi hội thảo, tọa đàm; phát hành tài liệu giáo dục như tờ rơi, băng rôn và video hướng dẫn để chia sẻ kiến thức với cộng đồng.
Việc phối hợp giữa các cơ quan y tế, tổ chức phi chính phủ và cộng đồng địa phương sẽ tạo nên một mạng lưới vững chắc để phòng ngừa và kiểm soát bệnh thalassemia hiệu quả.
Kết luận
Bệnh thalassemia, hay còn gọi là tan máu bẩm sinh, là một bệnh di truyền phức tạp và ảnh hưởng lớn đến chất lượng cuộc sống của người bệnh. Tuy nhiên, với phát triển của y học hiện đại, nhiều biện pháp chẩn đoán và điều trị tiên tiến đã được áp dụng, giúp nâng cao chất lượng cuộc sống và kéo dài tuổi thọ cho bệnh nhân.
Việc phòng ngừa và quản lý bệnh thalassemia đòi hỏi phối hợp chặt chẽ giữa các biện pháp y tế, chế độ dinh dưỡng hợp lý, theo dõi sức khỏe định kỳ và tư vấn tâm lý. Đồng thời, tăng cường giáo dục cộng đồng và triển khai các chương trình sàng lọc trước sinh là những bước quan trọng trong việc kiểm soát và giảm thiểu tình trạng bệnh trong cộng đồng.
Nhờ những nỗ lực này, chúng ta hoàn toàn có thể hy vọng vào một tương lai tươi sáng hơn, nơi bệnh thalassemia không còn là gánh nặng quá lớn đối với cộng đồng và mỗi gia đình. Bằng cách nâng cao nhận thức và tăng cường kiểm soát bệnh, chúng ta có thể đảm bảo rằng mỗi người, dù mang bệnh hay không, đều được sống một cuộc đời khỏe mạnh và hạnh phúc.








