Bất thường bộ gen (ADN) là nguyên nhân hàng đầu gây sẩy thai (sảy thai và dị tật thai nhi. Bên cạnh hội chứng Down có thể đã được nhiều người biết đến, hội chứng Patau cũng là một hội chứng mà các ông bố bà mẹ tương lai nên tìm hiểu. Lần đầu tiên được đề cập bởi bác sĩ Patau vào năm 1960, hiện nay cứ 10.000-16.000 thai nhi sẽ có 1 bé sơ sinh mắc phải hội chứng này 1. Vậy Hội chứng Patau là gì? Hãy cùng tìm hiểu 10 điều cần biết về Hội chứng Patau qua bài viết sau.
1. Tổng quan về bệnh Hội chứng Patau
1.1. Hội chứng Patau là gì?
Hội chứng Patau (hay hội chứng Trisomy 13), là một rối loạn di truyền hiếm gặp xảy ra ở thai nhi từ lúc hình thành bào thai.
Hội chứng này bắt nguồn từ rối loạn bộ gen ADN, nhiễm sắc thể (NST) khi tinh trùng gặp trứng và phân chia bất thường. Sự bất thường này làm ảnh hưởng nghiêm trọng sự phát triển bình thường của trẻ và gây ra các dị tật bẩm sinh tại tim, não, mắt…

1.2. Tên gọi Hội chứng Patau bắt nguồn từ đâu?
Hội chứng Patau xuất phát từ tên gọi của người đầu tiên mô tả nó – tiến sĩ Patau và cộng sự.
Vào năm 1960, Tiến sĩ Patau đã lần đầu tiên đề cập đến một Hội chứng lâm sàng với các đặc trưng là “khiếm khuyết ở não, chứng mù lòa, dị tật sứt môi, hở hàm ếch, nếp ngang bàn tay (bàn tay chữ nhất), ngón cái cong như cò súng, chứng thừa ngón tay và u máu mao mạch. 2
1.3. Tỉ lệ thai nhi mắc hội chứng Patau? Hội chứng Patau có phổ biến không?
Hội chứng Patau khá hiếm gặp, cứ 10.000 – 16.000 thai nhi sẽ có 1 bé sơ sinh mắc phải hội chứng này. Và thường sẽ gặp ở bé gái nhiều hơn bé trai.
Tỉ lệ xuất hiện này được cho là hiếm gặp hơn so với hội chứng Down (1/700 thai nhi). 1
2. Nguyên nhân, cơ chế hình thành và yếu tố nguy cơ hội chứng Patau
2.1. Cơ chế hình thành hội chứng Patau
Hội chứng Patau là đột biến gì? Trẻ bình thường có 46 nhiễm sắc thể, xếp thành 23 cặp. Tuy nhiên, với trẻ mắc hội chứng Patau, có sự bất thường khi phân chia tế bào khiến cho cặp nhiễm sắc thể số 13 xuất hiện thêm 1 NST thừa. Điều này tạo thành tri-somy 13 (tri có nghĩa là 3) thay vì chỉ có 2 như các cặp khác (xem ảnh minh họa bộ NST của hội chứng Patau).
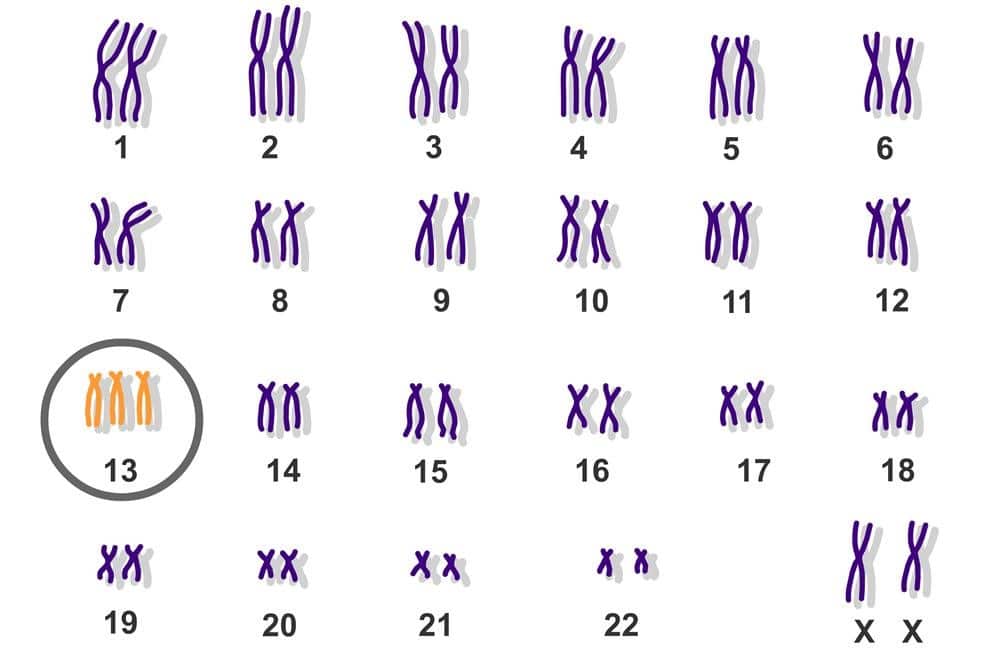
Cơ chế tương tự với các bệnh rối loạn ADN khác. Nếu nhiễm sắc thể thừa rơi vào cặp số 18 sẽ hình thành hội chứng Edwards, rơi vào cặp số 21 sẽ hình thành hội chứng Down.
2.2. Nguyên nhân gây ra hội chứng Patau là do đâu? Hội chứng Patau có di truyền không?
Hội chứng Patau không phải là một căn bệnh di truyền. Chúng xảy ra một cách ngẫu nhiên trong quá trình thụ thai, khi tinh trùng và trứng kết hợp với nhau và bào thai bắt đầu phát triển. Một lỗi xảy ra khi các tế bào phân chia, dẫn đến một bản sao thừa của nhiễm sắc thể 13.
Hội chứng Patau xảy ra một cách tình cờ khi phân chia tế bào trong bụng mẹ. Nguyên nhân không phải do lỗi sinh hoạt hay do di truyền từ bố hoặc mẹ.
2.3. Yếu tố nguy cơ của hội chứng Patau
Một số yếu tố nguy cơ có thể xảy ra, ví dụ như: Tuổi mẹ cao có nguy cơ cao hơn do tần suất nhiễm sắc thể không phân ly tăng lên. Tuy nhiên, như đã nói phía trên, đây là một hội chứng xảy ra ngẫu nhiên, không do từ bố hay do mẹ.
Vì đây là căn bệnh di truyền ngẫu nhiên, nguy cơ mẹ từng sảy thai hoặc sinh con bị trisomy 13 tiếp tục mắc phải lần nữa trong lần mang thai tiếp theo thấp, chỉ khoảng 1%. 4
3. Các biểu hiện của hội chứng Patau (trisomy 13)
Em bé mắc hội chứng Patau có thể gặp nhiều vấn đề về sức khỏe. Hội chứng này làm gián đoạn nghiêm trọng sự phát triển bình thường và trong nhiều trường hợp có thể dẫn đến sẩy thai, thai chết lưu hoặc em bé không thể qua khỏi ngay sau khi sinh.
Vì bất thường về bộ Nhiễm sắc thể, sự phát triển của trẻ sơ sinh trong bụng mẹ bị ảnh hưởng nghiêm trọng, dẫn đến trẻ sơ sinh bị các vấn đề như:
Dị tật tim, não
8 trong số 10 trẻ sinh ra sẽ bị dị tật tim nghiêm trọng (tỉ lệ 80%). 3
Bộ não không chia thành 2 nửa bán cầu.

Dị tật trên khuôn mặt
Hội chứng Patau gây ảnh hưởng đến các đặc điểm trên khuôn mặt như:
- Sứt môi và hở hàm ếch
- Mắt nhỏ bất thường (microphthalmia), không có 1 hoặc cả 2 mắt (anophthalmia), giảm khoảng cách giữa 2 mắt (hypotelorism).
- Các vấn đề với sự phát triển của hình dạng mũi.
Dị tật khác
• Có thêm ngón chân hoặc ngón tay (dị tật thừa ngón)
• Dị tật bộ phận sinh dục : Ở các bé gái, tử cung có thể có hình dạng bất thường. Ở các bé trai, tinh hoàn có thể không xuống bìu (tinh hoàn ẩn)
• Khiếm khuyết ở thận… 3
4. Làm thế nào để chẩn đoán hội chứng Patau?
Hội chứng Patau có thể được chẩn đoán trong giai đoạn mẹ đang mang thai bằng cách làm xét nghiệm di truyền bộ nhiễm sắc thể kết hợp với siêu âm thai.
4.1. Các chỉ số đo hội chứng Patau
| Loại xét nghiệm | Tuần thai thực hiện | Mục đích | Đo chỉ số | Mức độ an toàn |
| Xét nghiệm máu Double test | 11-13 | Chẩn đoán sàng lọc hội chứng Edward, Down, Patau, dị tật ống thần kinh. | β-HCG và PAPP-A | An toàn |
| Xét nghiệm máu Triple test | 15 – 20 | · AFP (Alpha-fetoprotein).· Β-hCG.· uE3 | An toàn | |
| Siêu âm thai | – | Chẩn đoán sàng lọc dựa trên hình thái của trẻ. | Đo độ mờ da gáy, Chiều dài đầu-mông | An toàn |
| NIPT | Sau khi có kết quả xác định nguy cơ cao từ các xét nghiệm phía trên (Có thể bắt đầu từ tuần thứ 10) | Xác định chính xác bệnh lý do NST | Giải mã DNA (toàn bộ NST) | Hiện đại, An toàn |
| Lấy tế bào trẻ: chọc dò ối, sinh thiết gai nhau | Sau khi có kết quả xác định nguy cơ cao từ các xét nghiệm phía trên | Xác định chính xác bệnh lý do NST | Giải mã DNA (toàn bộ NST) | Nguy cơ rỉ ối, nhiễm trùng ối, nhưng cần thiết trong trường hợp bắt buộc. |
Từ tuần thứ 10 trở đi, mẹ có thể đi khám thai và làm xét nghiệm máu kết hợp siêu âm thai để đánh giá các rối loạn di truyền ở trẻ.
4.2. Siêu âm thai và Xét nghiệm sàng lọc cơ bản
Chẩn đoán trisomy 13 (hội chứng Patau) có thể nhìn thấy bởi các bất thường trên siêu âm thai (ví dụ như chậm tăng trưởng trong tử cung, đo độ mờ da gáy…). Dị tật nhìn thấy trên thai nhi là bước đầu để bác sĩ có thể chỉ định thực hiện xét nghiệm cụ thể hơn để đưa ra chẩn đoán chính xác.

Xét nghiệm máu cơ bản để bước đầu đánh giá nguy cơ là Double test hoặc Triple test. Kết quả có thể có bất thường nhưng chưa hẳn là bệnh di truyền. Ví dụ, có một số trường hợp như thai đôi hai buồng ối ở tuần thứ 11-13 sẽ có nồng độ β-hCG tự do và PAPP-A cao khoảng 2 lần.
Vì vậy nếu nhận được kết quả xét nghiệm Double test có nguy cơ cao thì mẹ cũng không nên quá lo lắng mà hãy kiểm tra tiếp bằng phương pháp đặc hiệu chuyên biệt như NIPT (xét nghiệm máu không xâm lấn) hoặc chọc ối (xâm lấn) để giải trình tự DNA, với độ chính xác cao đến 99,9%.
4.3. Xét nghiệm di truyền bộ nhiễm sắc thể.
Nếu kết quả sàng lọc ban đầu xác định trẻ có nguy cơ cao mắc phải hội chứng rối loạn bộ gen nào đó, người mẹ sẽ được cho làm xét nghiệm di truyền để xác định chắc chắn trẻ có mắc phải hội chứng này hay không. Xét nghiệm thông qua hình thức xâm lấn hoặc không xâm lấn.
4.3.1. Xét nghiệm di truyền có xâm lấn
Hai phương pháp xâm lấn có thể dùng để lấy mẫu tế bào là: chọc dò màng ối qua bụng (amniocentesis) và xét nghiệm sinh thiết gai nhau (chorionic villus sampling – CVS)
Các xét nghiệm này sẽ tác động vào bào thai dưới hình thức chọc ối hoặc sinh thiết gai nhau để lấy mẫu tế bào nhằm xác định toàn bộ Nhiễm sắc thể của trẻ. 3
Các thủ thuật xâm lấn thì có tiềm ẩn nguy cơ như rỉ ối, nhiễm trùng ối,… nên cần phải tìm đúng trung tâm y tế uy tín thực hiện.
Chọc dò màng ối qua bụng (aminocentesis) để chẩn đoán hội chứng Patau
Đây là một xét nghiệm được thực hiện trong tuần 15 – 20 của thai kì hoặc trễ hơn nếu cần thiết. Xét nghiệm có thể được làm sớm hơn. Nhưng thường được hạn chế do có thể sẽ làm tăng nguy cơ xảy ra các biến chứng.
Trong khi làm xét nghiệm, một cây kim dài, mỏng sẽ được đưa vào trong màng bụng, đi qua màng ối bao xung quanh bào thai và lấy một mẫu nhỏ của nước ối để phân tích. Xét nghiệm ít tốn thời gian và thường chỉ tạo cảm giác hơi khó chịu mà không gây đau cho người mẹ.
Xét nghiệm sinh thiết gai nhau (chorionic villus sampling – CVS)
Đây cũng không phải là một xét nghiệm thường quy trong thời gian thai kỳ. Xét nghiệm này chỉ được chỉ định khi nhận thấy có nguy cơ cao trẻ mắc phải bệnh liên quan đến bất thường NST. Có thể được thực hiện trong tuần 11-14 của thai kỳ hoặc trễ hơn.
Khi thực hiện, bác sĩ sẽ lấy một mẫu nhỏ của tế bào nhau thai bằng cách đưa một cây kim vào trong bụng; hoặc đưa một ống/kẹp nhỏ xuyên qua cổ tử cung. X
4.3.2 Xét nghiệm di truyền ít xâm lấn MỚI
a. Bên cạnh hai xét nghiệm kể trên, một loại xét nghiệm mới ít xâm lấn hơn, tên là NIPS (viết tắt của Non Invasive Prenatal Screening). Với xét nghiệm này, bác sĩ sẽ tiến hành lấy mẫu máu của người mẹ. Và từ đó có thể phân tích DNA của thai nhi có trong mẫu máu đó, chỉ bằng cách lấy một lượng máu nhỏ (khoảng 7-10 ml máu của người mẹ).
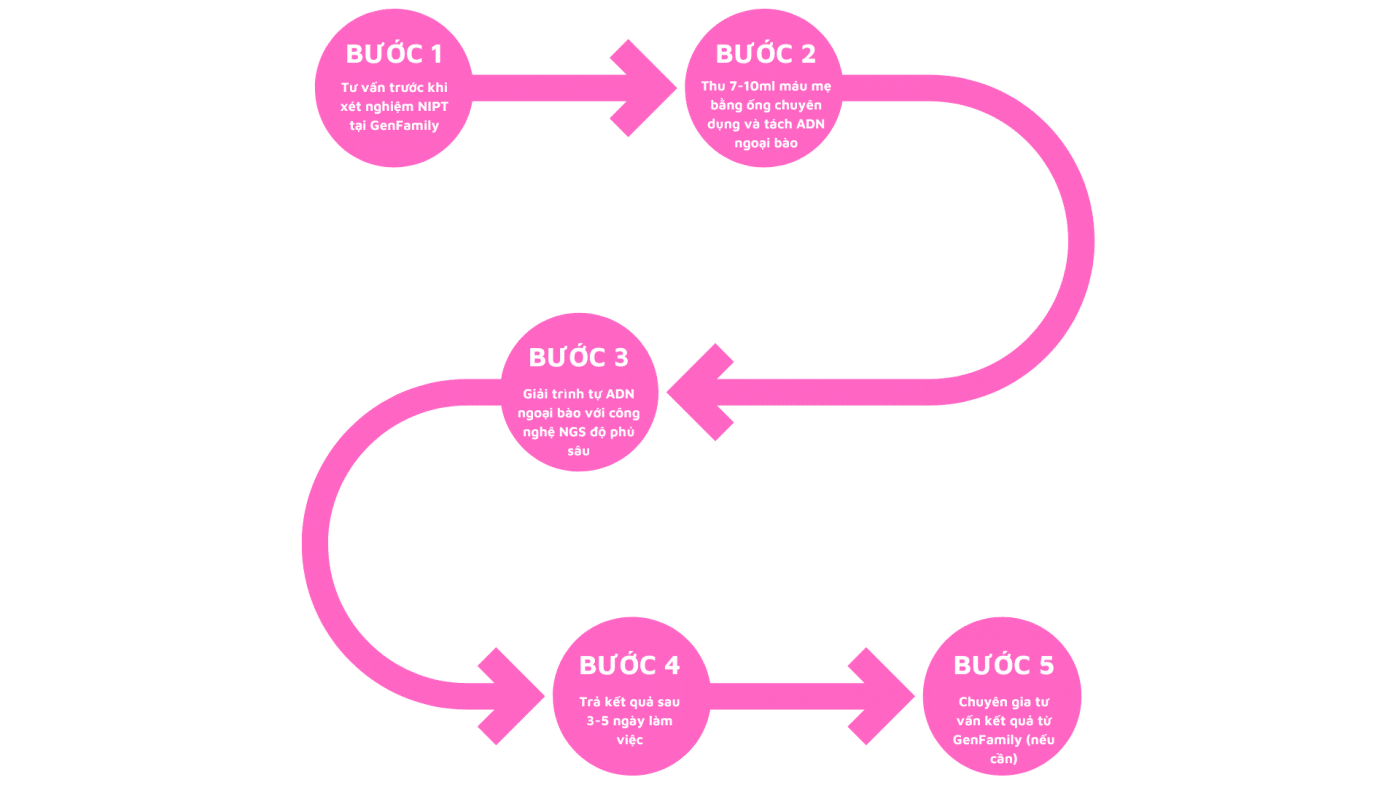
Sau khi thực hiện các xét nghiệm, nếu thai nhi được chẩn đoán mắc phải hội chứng như Patau, bác sĩ sẽ tư vấn về lợi ích và nguy cơ, cũng như đưa ra lời khuyên cho từng trường hợp.2
Với trẻ đã được sinh ra, các bác sĩ cũng có thể đề nghị thực hiện các xét nghiệm hình ảnh như chụp cắt lớp vi tính (CT) hoặc chụp cộng hưởng từ (MRI) để tìm các khiếm khuyết về não, tim và thận. Từ đó, có thể can thiệp tích cực để phần nào kéo dài sự sống cho bé.
5. Điều trị hội chứng Patau
Tỉ lệ sống sót trong điều trị hội chứng Patau?
Theo thống kê tổng hợp của thế kỷ 20, trung bình trẻ sơ sinh Patau nếu được sinh ra sẽ sống sót trung bình là 7 -10 ngày. Khoảng 10 trẻ thì có 1 trẻ có thể sống trên 1 năm, 9 trẻ sống dưới 1 năm1. Gần đây, đã có báo cáo về một số trường hợp kéo dài sự sống lâu hơn nhờ điều trị y tế tích cực. Những trẻ sống sót lâu với hội chứng Patau là do ít bị dị tật não và tim mạch. Hai dị tật này vốn là nguyên nhân chính dẫn đến tiên lượng xấu với hội chứng Patau.
Bác sĩ điều trị Hội chứng Patau như thế nào?
Do các vấn đề sức khỏe nghiêm trọng mà trẻ mắc hội chứng sẽ gặp phải, các bác sĩ thường tập trung vào việc giảm thiểu sự khó chịu, biến chứng, và đảm bảo trẻ có thể bú được. Có nhiều tranh cãi về điều trị vì tính chất của hội chứng này. Điều trị Hội chứng Patau khác nhau tùy thuộc vào mức độ nghiêm trọng của các triệu chứng và có thể bao gồm phẫu thuật đối với những bất thường về thể chất, dị tật tim, não và chăm sóc hỗ trợ như đặt ống cho ăn hoặc liệu pháp oxy từ khi trẻ sinh ra.
6. Làm thế nào để phòng ngừa hội chứng Patau?
Không có cách nào để ngăn ngừa Hội chứng Patau vì nó xảy ra ngẫu nhiên trong quá trình thụ thai. Tuy nhiên, hội chứng có thể được chẩn đoán từ sớm và được theo dõi để có hướng xử trí hợp lý cho bố mẹ.
Phòng ngừa trước khi mang thai
Cả ba và mẹ đều nên thực hiện tư vấn di truyền, xét nghiệm phân tích nhiễm sắc thể khi có ý định mang thai. Đặc biệt là ở những phụ nữ ở tuổi trung niên, do nguy cơ trẻ mắc phải hội chứng Patau tăng cao ở nhóm đối tượng này khi mang thai. Việc thực hiện xét nghiệm này có ý nghĩa giúp cha mẹ lên kế hoạch cho việc mang thai trong tương lai. Kết quả xét nghiệm di truyền sẽ giúp đưa ra đánh giá về khả năng mắc phải hội chứng Patau trong những lần mang thai tiếp theo.
Một số biện pháp dự phòng để ngăn ngừa dị tật bẩm sinh như bổ sung đầy đủ dưỡng chất, acid folic, tránh xa các yếu tố gây quái thai,… được khuyến cáo đối với tất cả phụ nữ đang có kế hoạch mang thai.
Sàng lọc khi mang thai
Xét nghiệm NIPT (non-invasive prenatal testing)
Xét nghiệm NIPT là một phương pháp sàng lọc thai nhi đối với phụ nữ mang thai. Đây là một xét nghiệm không xâm lấn, giúp phát hiện dị tật bẩm sinh sớm ở thai nhi với tính chính xác cao và độ an toàn cho mẹ và bé.
Thai phụ nên tham vấn ý kiến bác sĩ sản khoa về kết quả xét nghiệm sàng lọc trước sinh để có thể biết chính xác tình trạng thai nhi của mình
Việc xét nghiệm sàng lọc và chẩn đoán hội chứng Patau được khuyến cáo là cần thiết với thai phụ ngay từ tuần thứ 10 của thai kỳ.

7. Xử trí thế nào khi có kết quả hội chứng Patau
Nếu không may nhận được kết quả từ xét nghiệm chẩn đoán kết luận thai nhi mắc hội chứng Patau, đầu tiên thai phụ cần bình tĩnh để lắng nghe giải thích và tư vấn từ bác sĩ sản khoa. Bằng cách làm này, thai phụ sẽ biết việc mình cần làm tiếp theo là gì.
Hãy cố gắng trấn an tâm lý của mình và vợ/chồng để có ứng xử phù hợp với thai kỳ này. Bạn cũng có thể tiếp tục mang thai cho đến khi bé chào đời hoặc cũng có thể quyết định thử cách chăm sóc đặc biệt để kéo dài cuộc sống cho trẻ.
Nếu lựa chọn dưỡng thai và sinh con, việc điều trị sau khi sinh cho bé sẽ tập trung vào các vấn đề thể chất đặc biệt mà bé mắc phải, tùy vào tình trạng thực sự của bé sau sinh.
Qua bài viết này, Trung tâm xét nghiệm GenFamily hy vọng đã cung cấp thêm cho bạn những thông tin cần thiết về hội chứng Patau. Để phòng ngừa các dị tật bẩm sinh và đảm bảo an toàn sức khỏe cho thai nhi, các cặp đôi nên thực hiện tầm soát trước sinh, để có thể được bác sĩ tư vấn kỹ hơn về các nguy cơ có thể gặp phải. Từ đó có thể lên kế hoạch cho việc mang thai an toàn và hạ sinh những thiên thần bé nhỏ trong tương lai.